Студени пръсти и задебеляване на кожата могат да са признаци на животозастрашаващо заболяване
1 от 4 болни със системна склероза развиват белодробна фиброза. Вече има терапия и у нас.
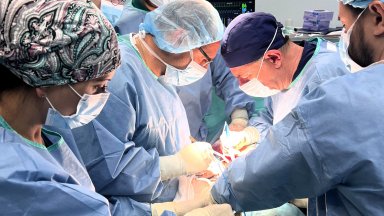
Изстиват ли ви пръстите при стрес? Побеляват или посиняват в студено време? Тези симптоми, познати още като Синдром на Рейно, могат да са част от една доста по-сложна клинична картина, която представлява автоимунно ревматологично рядко заболяване от групата на колагенозите, наречено склеродермия. В основата на болестта стои натрупване на колаген предимно тип 1 и 3 между клетките на съединителната тъкан, образувайки фиброза, а такава освен в кожата има и във вътрешните органи сърце, бял дроб, бъбрек... Склеродермията се характеризира също и с увреждане на малките кръвоносни съдове, поради което се изявява със Синдром на Рейно, както и автоимунен отговор с наличието на завишени специфични автоимунни антитела.
Чести белези на болестта са уплътняване на кожата (склеродактилия, склеродерма), лицеви изменения - изтъняване на устните и носа, разширени малки съдове (телеангиектазии). Но това е само видимата част. Когато болестта засегне различни вътрешни органи се говори за системна склероза. Най-често заболяването се проявява във възрастта между 25-55 г. като при жените то е 4 пъти по-срещано, но пък при мъжете болестта манифестира с по-тежка клинична картина.
Какви са диагностичните затруднения, има ли терапевтично решение, на какво да обърнат внимание и лекари, и пациенти? На тези и още въпроси отговаря ревматологът от УМБАЛ "Св. Иван Рилски" д-р Десислава Калинова.
Д-р Калинова, Синдромът на Рейно ли е най-честият дебют на болестта склеродермия?
По принцип Синдромът на Рейно може да дебютира години преди да се изявят останалите симптоми на склеродермията. Но може и да си остане като автономен синдром.
Когато има налична подобна симптоматика, какъв е диагностичният подход, който трябва да бъде предприет от лекуващия лекар, за да се потвърди или опровергае склеродермия?
Капиляроскопията е методът, с който се доказва Синдромът на Рейно. На нея се виждат специфични изменения в капилярната мрежа. Ранните форми на склеродермия имат също и специфични ревматологични биомаркери, които се отразяват в едно кръвно изследване, направено в референтна имунологична лаборатория. За поставяне на диагноза склеродермия обаче трябва да има повече критерии. Има случаи, в които лабораторните показатели присъстват, но те не предначертават задължително развитие на болестта.
Тоест, казвате, че може да има само някои симптоми и болестта да не се развие като системна склероза, или да има лека форма, в която не се развиват всички симптоми?
Да, точно така. Може да има ангажиране на вътрешни органи и специфични антитела за склеродермия, без да има кожно уплътняване или може да има само кожно ангажиране без да има засягане на вътрешните органи - това е най-благоприятния вариант. Но може да има и засягане на кожата и белия дроб, или кожата и сърцето, кожата и бъбреците...
Има ли болков синдром системната склероза?
Да, може да се появят болки в ставите (артралгии) или възпаление и подуване на всички стави, които имат синовиална мембрана - на пръстите, глезени, колена, рамене. Също може да има засягане на мускулатурата с болки и слабост, лесна уморяемост, трудно изпълнение на рутинни задължения, тъй като говорим за системно възпаление и засегнати имунни механизми, които се отразяват в общото състояние.
Като добавим към това и органно засягане, което може да се изрази с фиброза в сърцето, белите дробове и бъбреците, при кого един пациент, който няма разгърната цялата клинична картина, а само отделна симптоматика, да отиде на преглед? Лекарите запознати ли са с тази болест и самите те как се ориентират в диференциалната диагноза? Симптомите на фиброза на вътрешни органи се припокриват с други заболявания...
Ако излезем от остеоартрозата и ревматологичния артрит, ревматологичните автоимунни системни заболявания са по-рядко срещани. Склеродермията се отнася към редките болести, така че много малко специалисти мислят в тази насока и това увеличава диагностичното време. Това е особено валидно в случаите, в които има ранни белези. Тогава дори ревматологът може да направи пропуск в прецизирането на диагнозата и пациентът може да попадне в графата недиференцирана колагеноза или синдром на Рейно, Затова е важно такива пациенти да бъдат проследявани периодично, защото могат да се прояви клиника, която да убегне на пациента, но лекарят да я забележи. А тези специалисти трябва да са ревматолози, но общопрактикуващите лекари, ангиолозите, съдовите хирурзи, пулмолозите, кардиолозите и нефролозите също трябва да познават болестта, за да адресират правилно пациента към точните изследвания и специалиста, който ще провежда терапията им.
Това прави диагностиката изключително трудна в ранните форми.
Точно така. При изразените форми има критерии, с които лесно се поставя диагнозата.
А няма ли други биомаркери или показатели в кръвната картина, които да могат да се асоциират със склеродермията и да спомогнат за по-бързата диагностика?
Склеродерма-свързаните антитела са най-специфичния маркер, но други, неспецифични кръвни показатели също могат да се асоциират с болестта - повишена утайка, CRP, анемия в контекста на хроничното възпаление, повишени тромбоцити. От друга страна, наличието на специфични автоантитела не е гаранция, че пациентът ще развие системна склероза. Имунологичните изследвания са само един от критериите при поставяне на диагнозата.
Колко време отнема диагностиката? Пациентите с редки болести средно губят по 6 години до уточняване на диагнозата. Това, разбира се, повлиява и върху терапевтичния резултат.
Всичко зависи от това колко е разгърната картината. Когато се вижда уплътняването на кожата, типичната лицева промяна, диагнозата се поставя лесно, стига медицинския специалист да я познава и да я има предвид. Всичко друго, което се прави диагностично, е да се уточни степента на ангажиране на вътрешните органи. Има пациенти, които имат само Синдром на Рейно и автоантитела. Те се проследяват, но в същото време приемат и ниски дози от медикаментите, с които се провежда лечението.
С какво най-често се лекува заболяването и какъв е терапевтичният отговор?
Стандарт в терапията са имуносупресиращи и имуномодулиращи медикаменти. Те се приемат при определени критерии и тяхната цел е да намали степента на възпаление като потиснат механизма, чрез който то се проявява. Какъв ще е резултатът от терапията обаче - дали ще се забави прогресията или ще се стопира, това не може да се каже, защото автоимунните заболявания са непредсказуеми като клиничен ход.
Интерстициалната белодробната болест е едно от най-тежките усложнения, което е и основна причина за смърт при склеродермията. Терапията повлиява ли и белодробната фиброза?
Белодробната фиброза е клинично проявена при всеки четвърти болен от системна склероза. Симптоматиката е сходна с други медицински състояния и затова често се неглижира - задух, непродуктивна кашлица, лесна уморяемост. За тези пациенти отскоро вече има и механизъм за терапевтично повлияване на това усложнение. Лечението е изцяло покрито от НЗОК и се провежда в таблетна форма в домашни условия. Фиброзата в белодробния паренхим се повлиява от тази терапия.
И как се променя прогнозата?
Това зависи от стадия и степента на белодробно ангажиране. Засягането се стадира на база на високоразделителна компютърна томография и функционално изследване на дишането с дифузия. Резултатите от тези две изследвания определят какво ще е терапевтичното поведение. Основният механизъм на терапията е свързана с потискане изявата на фибробластите (пролиферацията, диференциацията и миграцията им). Фибробластите са основните клетки, които синтезират протеините, водещи до фиброза. Целта е да се намали спада на виталния капацитет на белия дроб. Иначе голяма част от терапията при пациенти със склеродермия е симптоматична - да се облекчи и подобри състоянието им.
Кои са центровете, които разполагат с диагностичните методи, които споменахте и могат правилно да адресират терапията до конкретния пациент?
Като цяло това са университетските клиники в страната.
А има ли практически съвети за тези болни, с което можем да удължим времето до прогресия на болестта?
Като цяло - не. Единствено през зимните месеци да не се излагат на студ, а когато не могат, да носят топли ръкавици, защото при по-тежка форма на синдрома на Рейно може да се отворят малки рани по ръцете.
Материалът е подготвен със съдействието на Boehringer Ingelheim.

























































































































































НАЙ
ВАС потвърди уволнението на шофирал пиян следовател, нокаутиран от загрижен гражданин
Месец след трагедията в Кочани броят на жертвите продължава да расте
Патриарх Даниил за "Ту-тууу": Г-н Борисов не е богослов
Протестиращи заради събореното гето в "Захарна фабрика" блокираха ключово кръстовище (снимки)
Огромно задръстване на "Цариградско шосе" в София заради горяща кола (видео)
Борисов: Нищо не може да ме отклони от пътя да ви вкарам в еврозоната
Патриарх Даниил за "Ту-тууу": Г-н Борисов не е богослов
Жертви и десетки ранени при масирана руска атака с дронове срещу украинския град Днепър
Неуспешен втори вот: Ново мнозинство опази кабинета "Желязков" и излезе във ваканция
Протестиращи заради събореното гето в "Захарна фабрика" блокираха ключово кръстовище (снимки)